Процедура и методика проведения эхокардиографии плода
Перед началом процедуры рекомендуется наполнить мочевой пузырь для повышения комфорта и получения ясного изображения. Обычно эхокардиография проводится вагинальным или трансабдоминальным способом, в зависимости от сроков беременности и индивидуальных особенностей женщины.
На трансабдоминальный способ используют специальный гель, который наносится на живот, и датчик перемещают по поверхности кожи, создавая изображение сердца плода на экране. Для более точной оценки возможно понадобится использование дополнительного улучшающего изображение режима – цветового доплера или трехмерной визуализации.
В случаях, когда необходимо детально просмотреть отдельные структуры сердца или есть сложности с получением качественного изображения, используют трансвагинальный датчик, который вводится во влагалище. Этот метод доступен только после первого триместра и позволяет установить более чёткую картинку из-за близости датчика к плоду.
Процедура занимает не более 30 минут и проводится в спокойной обстановке. Врач следит за движениями плода и Adjusts параметры аппарата для получения максимально точных данных. Важно избегать резких движений и ни в коем случае не напрягать мышцы, чтобы не ухудшить качество изображения.
После окончания процедуры врач аккуратно удаляет гель с кожи или датчик и приступает к интерпретации полученного материала. Важно соблюдать рекомендации по подготовке, особенно при необходимости повторных исследований или дополнительных методов диагностики.’)}}
Подготовка к обследованию: что нужно знать будущей маме

Перед эхогистологией плода важно, чтобы за 1-2 часа до процедуры не употребляли пищу, чтобы снизить риск появления газов в кишечнике и улучшить качество изображения.
Если врач назначает консультацию с терапевтом или другими специалистами, сообщите им о предстоящем обследовании. Возможно, потребуется сдать кровь или пройти дополнительные анализы, чтобы исключить противопоказания.
За несколько дней до УЗИ исключите из рациона продукты, вызывающие метеоризм: бобовые, капусту, газированные напитки. Это поможет снизить количество кишечных газов и повысить точность исследования.
Обеспечьте комфортную ?????? для проведения процедуры: наденьте свободную одежду, которая легко снимается, чтобы не мешать доступу к животу.
За часы до обследования избегайте обильного питья, особенно если есть рекомендации ограничить жидкость. Однако, если врач не дал иных указаний, утолите жажду небольшими глотками воды прямо перед процедурой.
Важно расслабиться перед исследованием – стресс и напряжение могут повлиять на общее состояние плода и качество изображения.
При наличии аллергии, хронических заболеваний или принимаемых медикаментов обязательно сообщите об этом врачу до процедуры. Специалист даст рекомендации по подготовке или отмене некоторых лекарств на время диагностики.
За день до процедуры не злоупотребляйте мочегонными или слабительными – это может исказить результаты исследования или привести к дискомфорту во время процедуры.
Этапы выполнения ультразвукового исследования сердца плода

Перед началом процедуры рекомендуется подготовиться: стоит провести ультразвуковое исследование, когда плод наиболее хорошо отображается, обычно на сроке 20–24 недели.
Первым этапом является определение позиции плода и его общего состояния. Врач фиксирует расположение сердца, чтобы выбрать оптимальный угол для получения качественных изображений. Чаще всего используют дорсальный или левый боковой доступ.
Далее осуществляется визуализация сердца с акцентом на его анатомическую структуру. Врач тщательно осматривает триедиальный, четырехкамерный и другие планы, чтобы убедиться в целостности камер и клапанов.
Особое внимание уделяется движению стенок и ритму. Врач отслеживает частоту сердечных сокращений, сравнивает их с нормативами для данного срока, проверяет наличие аритмий или других аномалий ритма.
Обследование включает измерение размеров сердца, стенозов, гипертрофий и иных отклонений. Используют специальные цветовые и пulse-кильтры для оценки направления и скорости кровотока через сосуды и сердце.
На последнем этапе врач объединяет полученные данные, чтобы оценить функциональное состояние сердца, его анатомию и фильтрацию по стандартным протоколам. В случае выявления отклонений рекомендуется дополнительно пройти консультацию кардиолога и провести повторное обследование при необходимости.
Разновидности эхокардиографии: двухмерная, цветовое доплеровское и 3D
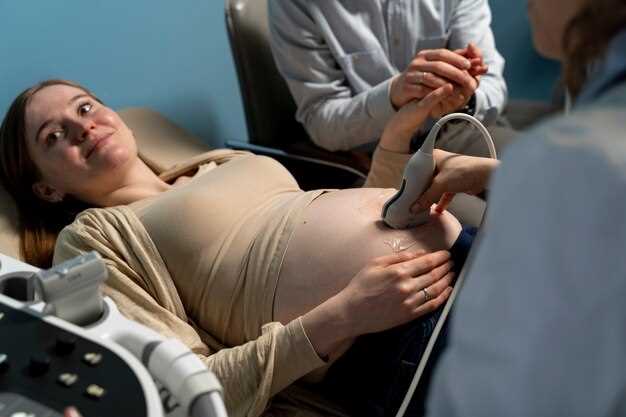
При обследовании плода используют разные методы, чтобы получить наиболее точное и полное представление о его состоянии. Двухмерная эхокардиография помогает визуализировать структуру сердца, выявить дефекты и оценить его размеры. Этот метод дает четкое изображение, позволяет наблюдать работу сердечных клапанов и стенок в режиме реального времени.
Цветовое доплеровское исследование дополняет двухмерный снимок, показывая направление и скорость кровотока. Благодаря цветовой шкале врач сможет быстро определить наличие патологий, таких как повышение тока крови или обратный кровоток, что важно для диагностики пороков и дефектов клапанов.
Трехмерная эхокардиография открывает возможность получения объёмных изображений сердца. Этот метод особенно полезен при необходимости более точного определения размеров и положения структур сердца, а также для оценки сложных врожденных пороков. Трехмерная визуализация способствует более точному планированию дальнейших действий и коррекции лечения.
Каждый из методов имеет свои преимущества и рекомендуем к использованию в зависимости от ситуации. Выбор конкретного подхода определяется врачом, исходя из сложности предполагаемой патологии и возможностей медицинского учреждения. Современные технологии позволяют комбинировать эти методы для максимально полной оценки сердечного состояния плода.
Особенности проведения в разные триместры беременности

На ранних сроках выполнения эхокг плода обычно рекомендуется проводить трансвагинальное исследование, поскольку оно обеспечивает более четкое изображение сердца и сосудов. В этот период важно избегать чрезмерной тревоги, так как чувствительные ткани и развитие органов еще активно проходят этапы формирования.
Второй триместр характеризуется улучшением видимости сердца благодаря увеличению плодового размера. Именно в этот срок чаще всего назначают эхокг для оценки структурных изменений, выявленных ранее или подозреваемых. При наличии у мамы осложнений – например, гипертонуса матки или диабета – исследования делают чаще и более подробно следят за состоянием сердечно-сосудистой системы малыша.
На третьем триместре эхокг выполняется для определения работы сердца перед родами. Обычно, если нет специальных указаний, процедура проводится по показаниям, чтобы уточнить плацентарный кровоток и выявить возможные отклонения в работе сосудов. В большинстве случаев исследования проводят в спокойной обстановке, чтобы избегать дополнительных стрессов для беременной и ребенка.
Общий подход к проведению исследования меняется по мере роста плода. В начале используют преимущественно транвагинальный доступ, затем – трандоральный через грудную клетку. В возрасте 20 недель и после исследование зачастую дополняют допплером, что помогает оценить кровоток в сосудистом русле и повысить точность диагностики.
Что показывает эхокг плода и для чего назначают
Эхокг плода позволяет оценить состояние сердца и развитие кровеносной системы ребенка. Этот метод дает изображение структур сердца, помогает выявить аномалии или признаки сердечных пороков, что важно для своевременного реагирования.
Основные показатели, которые показывает эхокг:
| Параметр | Описание |
|---|---|
| Строение сердечной мышцы | Обнаруживает гипертрофии, дефекты стенок и аномалии клапанов |
| Функциональные параметры | Оценивает сокращаемость, объем крови и работу сердца |
| Кровоток | Определяет направление и скорость движения крови через сердечные камеры и сосуды |
| Степень регургитации | Позволяет выявить обратный поток крови через клапаны |
| Объем циркулирующей крови | Важный показатель для оценки общего состояния плода |
Назначают эхокг для выявления серьезных сердечных патологий, особенно при выявленных аномалиях УЗИ, при наличии риск-факторов у матери или при подозрениях на генетические заболевания. Также врачи используют этот метод для мониторинга развития плода и оценки эффективности терапии, если есть признаки внутриутробных проблем.
Диагностика врожденных пороков сердца и признаков их развития
Проведение эхокардиографии плода рекомендуют при выявлении подозрительных признаков в ультразвуковом исследовании беременности, а также при семейной предрасположенности к врожденным порокам сердца.
Обнаружение врожденных пороков начинается с детального оценки сердца, где специалист смотрит за конструкцией камер, клапанов и сосудов. Наличие гипертрофии миокарда, аномальных кровотоков или неправильных структур указывает на потенциальные пороки.
Ключевыми признаками развития порока являются изменение размеров сердца, асимметрия камер, а также признаки нарушения кровотока – расширение или сужение сосудов, наличие обратных или нестандартных потоков.
Дополнительные критерии включают оценку положения сердца относительно средостения, наличие перикардиального выпота, а также его взаимодействие с окружающими структурами. Врач обращает внимание на возможные признаки асимметрии и аномальных сосудистых соединений.
Для уточнения диагноза используют допплеровское исследование – оно позволяет определить особенности кровотока и выявить нарушение динамики в сосудах сердца и предсердиях. Также применяют сочетание ультразвуковых методов для визуализации структурных дефектов.
Обнаружение признаков порока на ранних сроках беременности дает возможность подбирать наиболее подходящий план наблюдения и при необходимости организовывать консультации с кардиохирургами или кардиологами для оценки перспектив и дальнейшего лечения.
Оценка состояния сердца и кровообращения малыша

Уделите особое внимание показателям эхокардиографии, чтобы определить работу сердечной мышцы плода. Обратите внимание на размеры камер сердца, их равномерность и симметрию, а также на наличие дефектов межжелудочковой или межпредсердной перегородки.
Оценивайте функцию клапанов, их открываемость и закрываемость, чтобы исключить стеноз или недостаточность. Проверьте распределение кровотока через крупные сосуды, включая аорту и бедренные артерии, что помогает определить степень насыщения кислородом и скорость циркуляции.
Обратите внимание на показатели кровотока в сердце и сосудистой системе, такие как индекс пульсового давления и скорость кровотока в венах и артериях. Это дает представление о гидродинамике внутри плода и позволяет выявить признаки гипоксии или угрозы гипертонуса.
Регулярные оценки и сравнение данных с предыдущими результатами помогают отслеживать динамику состояния сердечно-сосудистой системы малыша. В случае выявления отклонений или подозрений на патологию, специалист может назначить дополнительные исследования или консультации кардиолога.
Рекомендации по дополнительным исследованиям и консультациям

Если результаты эхокардиографии плода вызывают отклонения или есть риск определенных осложнений, врачи порекомендуют дополнительные диагностические мероприятия. Среди них чаще всего назначают генетическое консультирование, чтобы определить возможные генетические причины обнаруженных аномалий.
Компьютерная томография плода, магнитно-резонансная томография и УЗИ с доплером помогут более точно оценить состояние сердца и сосудов ребенка, а также исключить структурные дефекты или нарушения кровотока.
Если есть признаки риска или факторы, повышающие вероятность осложнений, врач может направить на амниоцентез или кордоцентез – эти инвазивные процедуры позволяют получить образцы амниотической жидкости или крови пуповины для дальнейшего обследования генетического материала.
Постоянное наблюдение за состоянием беременной и плода включает консультации с кардиологом или перинатальным специалистом. В ряде случаев рекомендуется проведение дообследований на уровне генетического анализа с помощью пренатальной диагностики, например, с помощью пренатальных тестов или хромосомных исследований плаценты.
Регулярные встречи с акушером-гинекологом позволяют своевременно корректировать тактику ведения беременности и оптимизировать подготовку к возможным интервенциям. Обсуждение результатов исследований на каждом этапе помогает принимать обоснованные решения и минимизировать риски для матери и ребенка.
Интерпретация результатов: что означают отклонения
Если показатели эхокардиографии плода отклоняются от нормы, важно определить их значение сразу после получения результатов. Повышенные или пониженные значения могут свидетельствовать о наличии временных или постоянных отклонений в развитии сердца. Например, увеличение размеров камер сердца или изменение скоростей кровотока указывает на возможные сердечные дефекты.
При выявлении аномалий необходимо провести дополнительные обследования, такие как ультразвуковое исследование с доплером или консультация у кардиолога-теофизиолога. Это помогает точно определить степень отклонений и выбрать соответствующую тактику наблюдения или вмешательства.
Часто несоответствия связаны с недостаточной сформированностью сердца или с временными изменениями, которые могут пройти в течение беременности. Например, небольшие аномалии в кровотоке часто коррелируют с другими показателями и требуют только динамического наблюдения.
Если выявлены более серьёзные проблемы, как структурные дефекты или признаки гипоксии, врач назначит дополнительные методы диагностики и обсудит возможные шаги. В этом случае важно помнить, что ранняя диагностика даёт больше шансов на благоприятный исход и позволяет подготовить необходимые меры для поддержания здоровья плода.
Не стоит паниковать при отклонениях – большинство изменений требуют лишь дополнительного мониторинга. Не забывайте консультироваться с врачом, который поможет правильно интерпретировать результаты и объяснить дальнейшие действия.



